Министрите на здравеопазването се сменят със зашеметяваща бързина, финансовите течове в системата не спират, а за реформа вече дори и не се говори.
На този фон изглеждат логично данните от новия доклад за състоянието на здравеопазването в 28-те страни в ЕС, който чертае мрачна картина за положението в България. Държавата ни е с едни от най-лошите показатели по отношение на здравен статус на населението и функционираща здравна система. България е страната в ЕС с най-високи директни плащания за здравеопазване - цели 48 на сто. 12 на сто не са здравноосигурени. Това в комбинация с най-много хоспитализации и една от най-ниските средни продължителности на живота в ЕС.
Изводите в този анализ в голяма степен повтарят наблюденията от доклад на СЗО от миналата седмица.
Качество на живот
Здравното състояние на хората в България се подобрява по-бавно, отколкото в други държави от ЕС, както показва системно ниската продължителност на живота.
Очакваната продължителност на живота при раждане е била 74,7 години през 2015 г., което е второто най-ниско равнище в ЕС и почти с 6 години под средното за ЕС. Сърдечно-съдовите и онкологичните заболявания причиняват над четири пети от всички смъртни случаи. Освен това съществуват огромни регионални неравенства, пример за което са шесткратните разлики при детската смъртност в различните региони. В България също така са налице големи различия в здравното състояние между отделните социално-икономически групи, пише в доклада.

В сравнение с другите държави в ЕС България има лоши резултатите при повечето поведенчески рискови фактори. През 2014 г. равнищата на тютюнопушенето са най-високи в ЕС, като 28 % от възрастните в България пушат всеки ден. Равнището на епизодична злоупотреба с алкохол (като мярка за прекомерна консумация на алкохол) е по-ниска в сравнение с другите държави от ЕС, но общото потребление на алкохол на глава от населението е забележително високо - заемаме петото място. Все още не може да бъде определени като затлъстяла нация, но напредваме бързо в негативна посока, като темповете при тийнейджърите са тревожни. Законодателните усилия за смекчаване на рисковите фактори все още не са ефективни.

От какво боледуват българите
Ако разгледаме по-специфичните причини за смърт, водещите причини за смъртност остават сърдечните заболявания и инсултите и те са близо четири пъти по-високи от средните за ЕС. През 2014 г. смъртните случаи от рак — като ракът на белите дробове е водещата причина за смъртността от рак — са били под средното за ЕС. Смъртните случаи от рак на дебелото черво и рак на гърдата, както и от хронични чернодробни заболявания, са отбелязали стабилен ръст и са над средното за ЕС през 2014 г. От друга страна, положителна констатация е, че смъртните случаи от заболявания на опорно-двигателния апарат, диабет, астма и алергии са далеч под средното за ЕС. И смъртните случаи от деменция (включително болестта на Алцхаймер) са най-ниските в ЕС.


Редица състояния, в това число мускулно-скелетни проблеми (включително болки в гърба и шията и остеоартрит), диабет, заболявания на сетивните органи (включително загуба на слуха), заболявания на дихателната система и проблеми на психичното здраве (включително депресия и тревожни разстройства) са водещите причини за намаляване на продължителността на живота, коригирана с отчитане на инвалидността в България (DALY е показател, използван за оценка на общия брой загубени години поради специфични заболявания и рискови фактори. Единица DALY се равнява на една изгубена година живот в добро здраве).
Като цяло делът на населението, което съобщава, че е в добро здравно състояние (65 %), е близо до средния за ЕС (67 %). Повече мъже, отколкото жени, считат, че са в добро здраве (69 % за мъжете спрямо 62 % за жените). Отново разликата между групите с различно социално-икономическо положение е значителна: едва половината от българите в квинтила на най-ниските доходи считат, че здравето им е добро, в сравнение с четири от всеки пет души в квинтила на най-високите доходи.
Разходите
През 2015 г. България е изразходвала за здравеопазване 1117 EUR на глава от населението, по-малко от половината от средното за ЕС (2797 EUR). Тя е сред страните с най-ниски разходи за здравеопазване. Около половината от общите разходи за здравеопазване се финансират с публични средства.
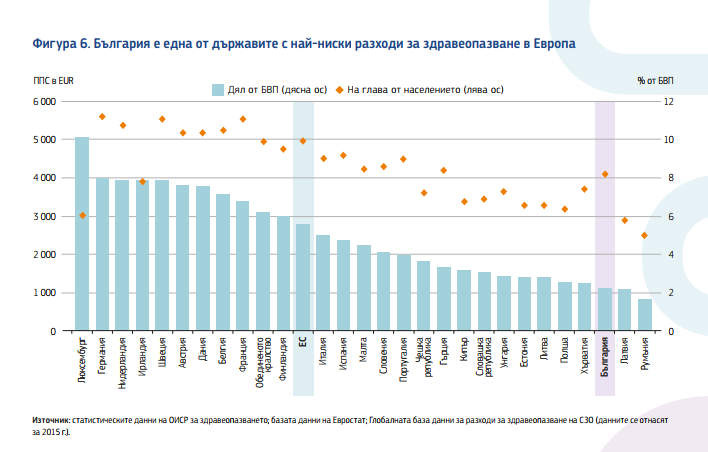
В България има изключително високи директни плащания от потребителите - 48% - най-високите в ЕС. Средно за ЕС са 15%. Т.е. в България преките плащания са над три пъти по-големи от тези средно за съюза. Неизбежно това има неблагоприятни последици за достъпа до здравни услуги. Най-голям дял от преките плащания на потребителите отива за лекарствените продукти, следвани от болничните услуги.
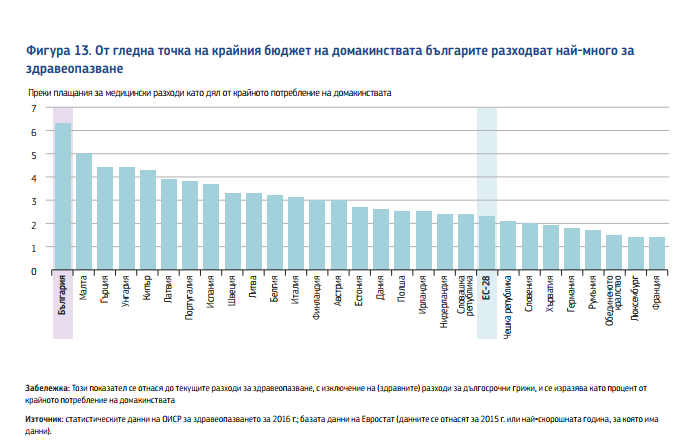
Още по-драматична картина се получава, ако преките плащания на потребителите бъдат разгледани като дял от крайното потребление на домакинствата, като България изпреварва всички останали държави с голяма разлика.
Около 12% от населението не са осигурени. Приходите за социалното здравно осигуряване (СЗО) остават ограничени главно поради ниските доходи, големия брой на здравнонеосигурените лица и големия размер на неформалния сектор.
Недостиг на медицински сестри, изобилие от зъболекари
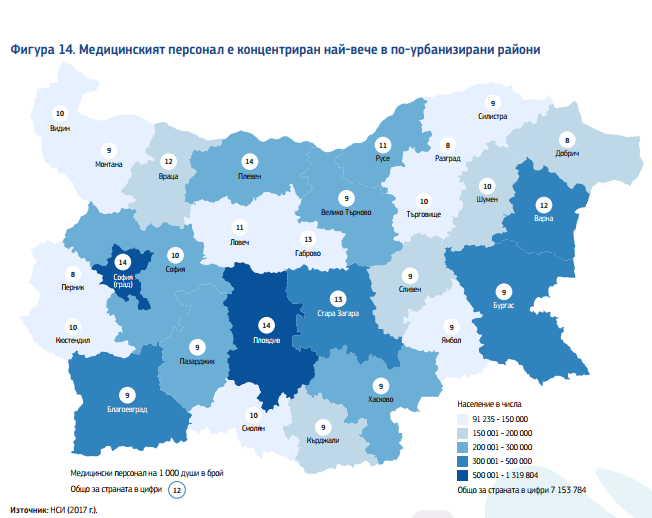
България има сравнително висок дял на лекарите, но е на дъното по медицинските сестри в ЕС. Въпреки че делът на лекарите е висок, само 15,6 % са общопрактикуващи лекари в сравнение с 30,2 % средно за ЕС. Осигуреността с акушерки е доста над средното за съюза, а делът на зъболекарите е сред най-високите в Европа.
Системата на първична помощ в България е сравнително слаба, се отчита още в доклада. Очаква се общопрактикуващите лекари да изпълняват ролята на “пазители“ на входа на системата, работейки с ограничен брой направления към специалисти в извънболничната и към болнична помощ. Въпреки това, съществуват значителни регионални различия в осигуреността с общопрактикуващи лекари и броя записани пациенти на едно джипи.
Освен това, българите имат едва около 5,9 посещения в извънболничната помощ на глава от населението (2015 г.), под средната стойност за ЕС от 7,5.
Най-много хоспитализации и най-голям брой легла в ЕС

В отражение на слабо развитата първична помощ, както и на разчитането в прекомерна степен на болниците, броят на хоспитализациите е най-големият в ЕС. В допълнение България има една от най-големите бройки легла за активно лечение в ЕС с 6,0 легла на 1000 души население (2015 г.) в сравнение със средно 4,2 за ЕС.
Броят на хоспитализациите, дължащи се на хронични болести като диабет, сърдечно-съдови болести и болести на дихателната система, е сред най-високите в ЕС. Вместо да бъдат (повторно) приемани в болница, пациенти с тези състояния може да се лекуват ефективно в амбулаторната помощ. Анализът на хоспитализациите през 2013 г. сочи, че най-малко 20% от болничните процедури, провеждани в България, биха могли да се провеждат в извънболнични условия. Секторът на болничната помощ продължaва да нараства след 2013 г. Съществуват различни обяснения за големия брой потенциално предотвратими хоспитализации, включително фактът, че достъпът до извънболнична помощ в някои региони е ограничен; финансови стимули насърчават болниците да приемат повече пациенти; ограниченията за някои направления за диагностициране в извънболничната помощ; както и това, че пациентите предпочитат болничната помощ пред условията на извънболнична помощ
Предотвратимата смъртност в България остава много висока
Заедно с други показатели (например честота на преживяемост, предотвратими хоспитализации), това показва големи възможности за подобряване на качеството и координацията на здравните услуги.
Въпреки спада от 17 % в периода между 2004 и 2014 г. на предотвратимата смъртност, системата на здравеопазването в България е една от системите с най-лоши характеристики в това отношение. Предотвратимата смъртност, както при мъжете, така и при жените, е около два пъти по-висока от средното за ЕС през 2014 г. Счита се, че около 20 000 смъртни случая (или 19% от всички смъртни случаи) през 2014 г. е можело да бъдат избегнати, като тази цифра е много по-висока от средната за Европа от 11%. Най-важният фактор, допринасящ за високите равнища на предотвратима смъртност, е постоянно високата смъртност от сърдечно-съдови заболявания. Стандартизираният коефициент на смъртност от мозъчно-съдови болести (например инсулт) надвишава повече от четири пъти средния за ЕС през 2014 г. и повече от седем пъти този на държавата с най-нисък стандартизиран коефициент на смъртност — Франция. Освен това смъртността от хипертония (почти четири пъти по-висока от средната за ЕС) и исхемична болест на сърцето (1,5 пъти по- висока от тази в ЕС) е много висока. Ако България успее да намали смъртността от сърдечно-съдови болести до средната за ЕС, тя би намалила смъртността от всички причини под средната за ЕС.
Друго предизвикателство е нарастващата смъртност от онкологични заболявания. Докато стандартизираният коефициент на смъртност за колоректален рак е близък до равнището за ЕС, за рака на маточната шийка (4,7 на 100 000 души) той надвишава повече от два пъти средния за ЕС (2,1 на 100 000 души). Освен това стандартизираният коефициент на смъртност за туберкулоза запазва високо равнище от 1,7, което е почти два пъти по-голямо от средното за ЕС. Накрая, сравнително високата предотвратима смъртност от нефрит (8,6 в България спрямо 2,4 средно за ЕС) показва, че има възможност за подобряване на бъбречно- заместителната терапия (диализа).
Една от сериозните причини е слабата превенция, се отчита в анализа.
Българите са след най-недоволните в ЕС от здравеопазването си
Неудовлетворените потребности от медицински грижи сочат проблеми с достъпа по финансови причини. . Изминаваното разстояние и липсата на лекари остават важни бариери, особено за групите с по- ниски доходи.
Подкрепете ни
Уважаеми читатели, вие сте тук и днес, за да научите новините от България и света, и да прочетете актуални анализи и коментари от „Клуб Z“. Ние се обръщаме към вас с молба – имаме нужда от вашата подкрепа, за да продължим. Вече години вие, читателите ни в 97 държави на всички континенти по света, отваряте всеки ден страницата ни в интернет в търсене на истинска, независима и качествена журналистика. Вие можете да допринесете за нашия стремеж към истината, неприкривана от финансови зависимости. Можете да помогнете единственият поръчител на съдържание да сте вие – читателите.
Подкрепете ни